
Xiaolin Bai, Jingyan Xiang, Jiangshan Deng,
Wang Hai Ding, Xinghua Luan და Zhi Geng
Neurology. 2024 Mar 12; Volume 102 Number 5, e209188
30 წლის ქალს განუვითარდა სწრაფად პროგრესირებადი დემენცია COVID-19-ით დაინფიცირებიდან 1 თვის შემდეგ.
ცერებროსპინალური სითხის განმეორებითმა ანალიზმა აჩვენა მნიშვნელოვანი ჰიპოგლიკორახია, ხოლო კულტურები, მეტაგენომიური თანმიმდევრობა და ცერებროსპინალური სითხის ციტოპათოლოგიური ტესტირება უარყოფითი იყო. დიაგნოსტიკური სამუშაოების ფარგლებში ჩატარებულმა ლაბორატორიულმა ტესტებმა გამოავლინა სისხლში ამიაკის და CA-125 დონის მომატება. ტვინის MRI-მ გამოავლინა ორმხრივი სიმეტრიული დიფუზური კორტიკალური დაზიანებები. MRI-ზე ამ ცვლილებებს ჰქონდა მსუბუქი ჰიპერინტენსივობა T1-წონიან სურათებზე და დაგროვილი კონტრასტული მასალა. უფრო საფუძვლიანი ისტორიის აღება და სპეციალური კვლევები შემდგომში მიუთითებდა ეტიოლოგიაზე. ეს კლინიკური შემთხვევა ასახავს ახალგაზრდა პაციენტის დიაგნოზის მიდგომას სწრაფად პროგრესირებადი დემენციით, მძიმე ჰიპოგლიკორაქიით და ცენტრალური ნერვული სისტემის დიფუზური დაზიანებით, რაც ხაზს უსვამს ფართო დიაგნოსტიკური ძიების მნიშვნელობას.
ნაწილი 1
კლინიკაში 30 წლის ქალი შემოვიდა მეხსიერების პროგრესული დაქვეითებით და ბროკას აფაზიით წინა თვეში. მიღებამდე 1 დღით ადრე პაციენტმა დამოუკიდებლად შეძლო სააღრიცხვო სამუშაოს შესრულება. პაციენტმა უარყო მოწამვლა და მწერების ნაკბენები, რაც მოხდა კლინიკაში შეყვანამდე ცოტა ხნით ადრე, ასევე ოჯახის ისტორიაზე. ერთი თვით ადრე პაციენტს ჰქონდა დადებითი PCR ტესტი SARS-CoV-2-ზე, რა დროსაც პაციენტს აღენიშნებოდა ცხელება, ხველა და დაღლილობა. შეყვანის დროს პაციენტს არ ჰქონდა სიცხე. ზოგადი გამოკვლევა გამოავლინა გიგანტური თანდაყოლილი მელანოციტური ნევუსები (CMN) ქვედა კიდურებზე (სურათი 1A). ნევროლოგიური თვალსაზრისით, მას არ ჰქონდა სხვა დეფიციტი, გარდა მნიშვნელოვანი კოგნიტური დისფუნქციისა: მინი-მენტალური მდგომარეობის გამოცდაზე (MMSE), პაციენტმა მიიღო 22 ქულა 30-დან. პაციენტს ჰქონდა მნიშვნელოვანი დაქვეითება უშუალო მეხსიერების, სიტყვიერი გამართვისა და ყურადღების სფეროში. , მაგრამ ამავე დროს შეინარჩუნა გაგების, ორიენტაციისა და გაანგარიშების უნარი. 5 დღის განმავლობაში პაციენტის მდგომარეობა მკვეთრად გაუარესდა: MMSE-ის მიხედვით, პაციენტმა უკვე დააგროვა 15 ქულა 30-დან და მისი აფაზია შერეული გახდა. თავის ტვინის MRI აჩვენებდა დიფუზურ ჰიპერინტენსივობას T1-წონიან სურათზე (T1WI) (სურათი 1B), გაზრდილი ინტენსივობა FLAIR-ზე (სურათი 1C), კონტრასტული აგენტის დაგროვება (სურათი 1D) და დიფუზიის შეზღუდვის ნაკლებობა.
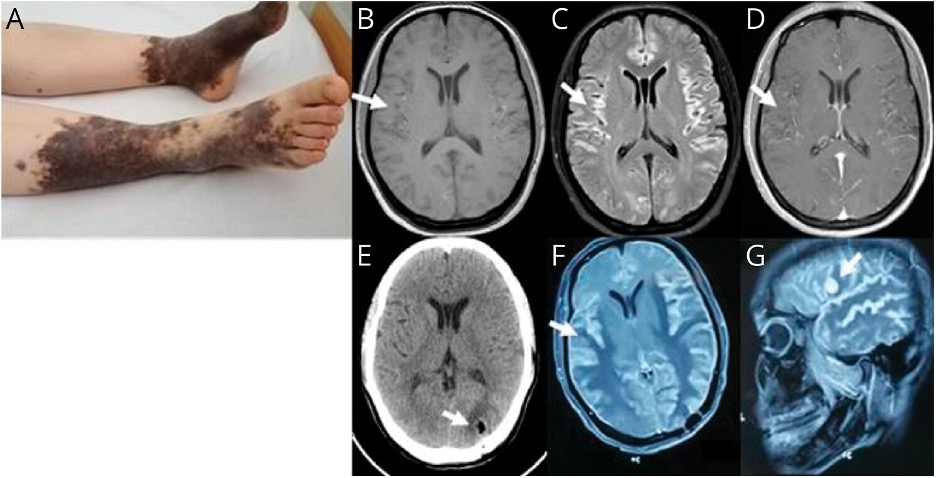
სურათი 1
(A) დიდი არარეგულარული ფორმის თანდაყოლილი მელანოციტური ნევუსები (CMN) მრავლობითი სატელიტური ნევუსით ქვედა კიდურებზე, MRI გამოავლინა ცერებრალური ორმხრივი ჰემისფეროების მსუბუქი დიფუზური ჰიპერინტენსივობა T1WI (B), გაზრდილი ინტენსივობა FLAIR ©-ზე და კონტრასტული მასალის დაგროვება (D). (E) პოსტოპერაციული CT სკანირება მე-2 დღეს. განმეორებითმა MRI 6 თვის შემდეგ გამოავლინა უფრო სქელი და უფრო გავრცელებული დაზიანებები შეშუპებით (F), ასევე გადოლინიუმის დაგროვების ახალი დაზიანებების გამოჩენა მარცხენა შუბლის წილში (G).
კითხვები 1 ნაწილისთვის
- რა არის დიფერენციალური დიაგნოზი?
- რა შემდგომი ნაბიჯები უნდა გადაიდგას პაციენტის შეფასებისას?
ნაწილი 2
დიფერენციალური დიაგნოზი მოიცავდა ანთებით/ავტოიმუნურ დაავადებას (რომელიც დიდი ალბათობით იყო COVID-19-ის ისტორიის გათვალისწინებით), ინფექციურ დაავადებას (ვირუსული ან ბაქტერიული კოინფექციის შესაძლებლობა არ იყო გამორიცხული), მეტაბოლურ დარღვევას (მაგ. ჰიპოგლიკემიური ენცეფალოპათია), ავთვისებიანი სიმსივნე (მაგ., ინტრაკრანიალური კანის პირველადი მელანომის მეტასტაზები), ნეიროდეგენერაციული დაავადება (მაგალითად, კრეიტცფელდტ-იაკობის დაავადება), სისხლძარღვთა დაავადებები და მოწამვლა (ნაკლებად სავარაუდოა, თუ გავითვალისწინებთ განვითარების სისწრაფეს და პაციენტის უარყოფას მავნე ზემოქმედებაზე ანამნეზში).
ტესტირებამ გამოავლინა სისხლში ამიაკის მომატებული დონე (54 მკმოლ/ლ, ნორმალური = 9-30 მკმოლ/ლ) და CA-125 (56,81 ე/მლ, ნორმალური = 0-35 ე/მლ). სხვა კვლევები, მათ შორის ღვიძლის, ფარისებრი ჯირკვლის, ანთებითი და იმუნოლოგიური ფუნქციის შეფასება, ინფექციების ტესტები (ჰეპატიტი, სიფილისი, ადამიანის იმუნოდეფიციტის ვირუსი (აივ) და ტუბერკულოზი), კრეატინ ფოსფოკინაზას, ლაქტატდეჰიდროგენაზას დონეები, ტოქსიკოლოგიური სკრინინგი და MR თავის ტვინის ვენოგრაფიამ ნორმალური შედეგი აჩვენა. ამიაკის განმეორებითი ტესტირება, სისხლისა და შარდის ტანდემის მასის სპექტრომეტრია და მუცლის ღრუს CT გამორიცხა დაავადების მეტაბოლური და ონკოლოგიური მიზეზები, რაც ვარაუდობს, რომ ამიაკის და CA-125 დონის მომატება შეიძლება რეალურად იყოს ფიზიოლოგიური. 24-საათიანი EEG მონიტორინგმა აჩვენა ფონური აქტივობა ბეტა დიაპაზონში ხშირი თეტა-დელტა და მწვერვალი ან ნელი ტალღის აქტივობა ორივე ნახევარსფეროში, პერიოდული გამონადენისა და ეპილეფსიური კრუნჩხვების გარეშე. თავზურგტვინის სითხის საწყისი ანალიზმა გამოავლინა: საწყისი წნევა 80 mmH2O (ნორმალური = 80-180 mmH2O); ლეიკოციტები 9 × 10^6/ლ; სისხლის წითელი უჯრედები 348 × 10^6/ლ; ცილა 0,63 გ/ლ (ნორმალური = 0,15–0,45 გ/ლ); გლუკოზა 0,29 მმოლ/ლ (ნორმალური = 2,5–3,3 მმოლ/ლ) შრატში გლუკოზის დონე 3,9 მმოლ/ლ. კოგნიტური უკმარისობის გაუარესების გამო, 5 დღის შემდეგ ჩატარდა მეორე წელის პუნქცია, რომელმაც გამოავლინა გლუკოზის დონე 0.28 მმოლ/ლ შრატში გლუკოზის დონე 7.2 მმოლ/ლ. ცერებროსპინალური სითხის განმეორებითი კულტურები (ვირუსებისთვის, სოკოებისთვის და მიკობაქტერიებისთვის), PCR ტესტები მარტივი ჰერპეს ვირუსისთვის (HSV) და SARS-CoV-2, შემდეგი თაობის მეტაგენომიური თანმიმდევრობა, ასევე შრატისა და ცერებროსპინალური სითხის სეროლოგიური სკრინინგი აუტოიმუნური ენცეფალოპათიის და პარანეოპლასტიურისთვის. სინდრომებმა უარყოფითი შედეგი გამოიღო.
კითხვები მე-2 ნაწილისთვის
- რა არის ჰიპოგლიკორაქიის დიფერენციალური დიაგნოზი?
- როგორია ჰიპერინტენსიური ცვლილებების დიფერენციალური დიაგნოზი T1 წონით MRI-ზე?
- რა შემდგომ ნაბიჯებს გადადგამთ საბოლოო დიაგნოზის მისაღწევად?
ნაწილი 3
ჰიპოგლიკორაქია ჩვეულებრივ ასოცირდება ბაქტერიულ, ვირუსულ (მაგ., HSV, აივ და COVID-19), სოკოვან, ტუბერკულოზურ და სიფილისურ მენინგიტთან. როდესაც ამ მიზეზების ტესტები უარყოფითია, გასათვალისწინებელია არაინფექციური ეტიოლოგიები, ძირითადად გლუკოზის გადამტანის დეფიციტის სინდრომი I ტიპის, კარცინომატოზური მენინგიტი, სუბარაქნოიდული სისხლჩაქცევა და ცენტრალური ნერვული სისტემის გრანულომატოზური ანგიიტი.
MRI-ზე ჩვენი ყურადღება მიიპყრო ჰიპერინტენსიური ინტრაკრანიალური დაზიანებები T1 წონით გამოსახულებებზე, რაც შეიძლება გამოწვეული იყოს მრავალი მიზეზის გამო: მეტემოგლობინს, ლიპიდებს, ცილას, მინერალებს და მელანინს შეუძლია ასეთი სიგნალის მიცემა. დიაგნოზის პირველი ვარიანტები, გიგანტური UMN-ების, ჰიპერინტენსიური სიგნალის გათვალისწინებით T1-წონიან MRI-ზე და მძიმე ჰიპოგლიკორახიაზე (ცერებროსპინალური სითხე შრატის გლუკოზის თანაფარდობა <0.1), იყო კანის მელანომის ან ნეიროკანური მელანოზის ინტრაკრანიალური მეტასტაზები.
ონკოლოგიური ეტიოლოგიის დასადასტურებლად ჩატარდა მოცირკულირე სიმსივნური უჯრედების (CTC) კვლევები, ცერებროსპინალური სითხის ციტოპათოლოგია და მთელი სხეულის PET-CT 18F-ფტოროდეოქსიგლუკოზით. ბოლო ორი კვლევა უარყოფითი იყო და CTC ანალიზმა გამოავლინა 8 CTC. ფეხებისა და თავის ტვინის მარცხენა კეფის წილის კანის ბიოფსიამ (ნახ. 1E) არ გამოავლინა ავთვისებიანი ნეოპლაზმები კანში, მაგრამ აჩვენა შავი პიგმენტაცია თავის ტვინის ქსოვილში (ნახ. 2A).
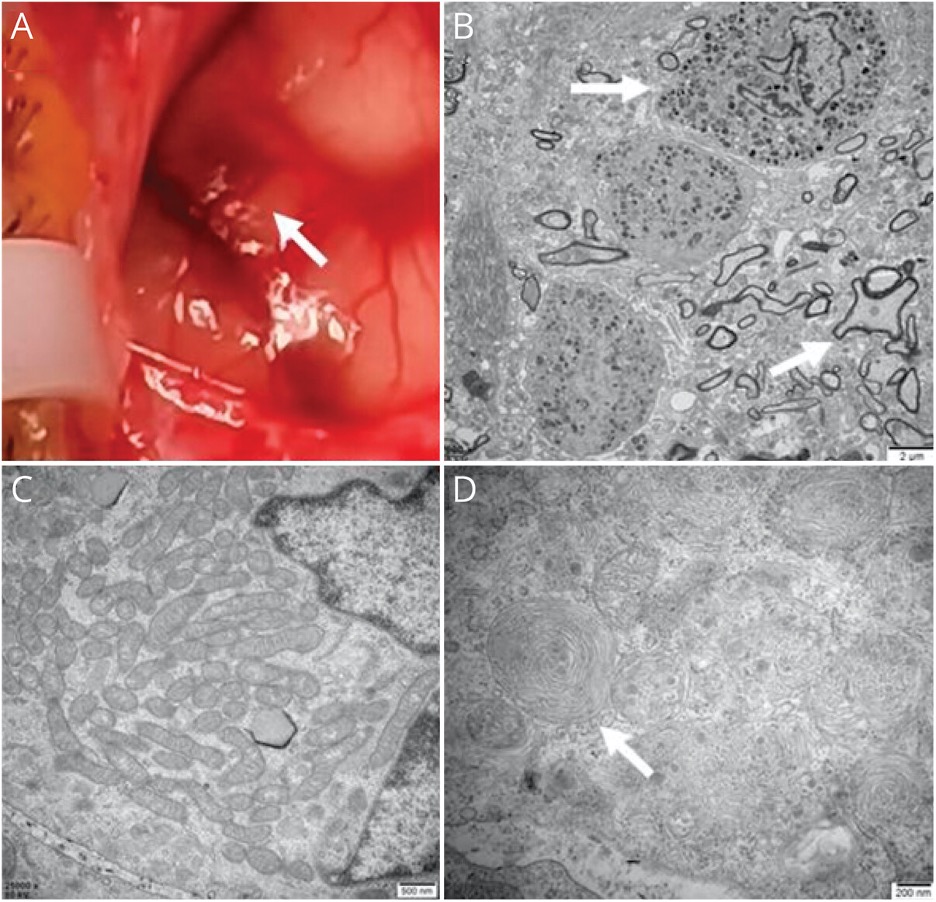
სურათი 2
(ა) ლაქოვანი მელანინი (ისარი) პიას და ტვინის არაქნოიდულ გარსებზე. (B) იყო მელანოციტების დიდი რაოდენობა თავის ტვინის ქსოვილში (ისარი) და აქსონალური დეგენერაცია ნერვული ბოჭკოების დემიელინაციით (ისარი). (D) ნეირონმა აჩვენა ჯგუფური მიტოქონდრია © და თითის ანაბეჭდის მსგავსი ნიმუშები (ისარი).
ჰისტოპათოლოგიურმა გამოკვლევამ აჩვენა მრგვალი სიმსივნური უჯრედები, რომლებიც იზრდებიან სუბპიალურ სივრცეში და ნაწილობრივ შედიან ტვინის პარენქიმაში, თანაბრად განაწილებული ბუდეების სახით ზომიერი ატიპიით და ნეკროზის ნაკლებობით. იმუნოჰისტოქიმიამ აჩვენა ძლიერი შეღებვა S100, SOX10, Melan A და HMB45, რაც მიუთითებს სიმსივნის მელანოციტურ ბუნებაზე. მელანოციტომის მოლეკულურმა ანალიზმა გამოავლინა NRAS Q61K მუტაცია. ელექტრონულმა მიკროსკოპამ აჩვენა, რომ მელანოციტები იმყოფებოდნენ პერივასკულარულ სივრცეში მელანოსომებისა და მიტოქონდრიების რაოდენობის ზრდით (სურათი 2, B და C). გარდა ამისა, დაფიქსირდა აქსონური დეგენერაცია, ნერვული ბოჭკოების დემიელინაცია და თითის ანაბეჭდის მსგავსი ნიმუშები (მიჩვენება ლიზოსომურ დისფუნქციაზე, რომელიც პოტენციურად ასოცირდება მელანინის დეკომპენსირებულ კლირენსთან) (სურათი 2, B და D). კლინიკური დასკვნების, MRI, PET-CT და ბიოფსიის საფუძველზე, პაციენტს დაუსვეს ნეიროკუტანური მელანოზის (NCM) დიაგნოზი.
კლინიკური მონაცემების, MRI, PET-CT და ბიოფსიის საფუძველზე, ქალს დაუსვეს ნეიროკუტანური მელანოზის (NCM) დიაგნოზი. NCM-ის დიაგნოსტიკური კრიტერიუმებია:
- დიდი (>20 სმ მოზრდილებში, 6-9 სმ ბავშვებში) ან მრავლობითი (≥3) თანდაყოლილი მელანოციტური ნევუსი (CMN) მელანოზით ან მელანომით ცენტრალური ნერვული სისტემის;
- კანის მელანომის არარსებობა (გარდა პაციენტებისა ტვინის მელანომის გარეშე);
- მენინგეალური მელანომის არარსებობა (გარდა პაციენტებისა კანის ავთვისებიანი სიმსივნეების გარეშე).
ჩვენ ასევე განვიხილეთ COVID-19-თან დაკავშირებული თანმხლები ენცეფალოპათიის შესაძლებლობა, თუმცა ეს ნაკლებად სავარაუდოა სიმპტომების დროული მიმდინარეობის გამო. თავდაპირველად პაციენტს უტარდებოდა ემპირიული ანტიინფექციური და ანტიეპილეფსიური თერაპია. მაღალი ტოქსიკურობის, სიმსივნის დაბალი მგრძნობელობისა და ტანჯვის გამოხატვის შეუძლებლობის გამო ქიმიოთერაპია და სხივური თერაპია არ გამოიყენებოდა. COVID-19-თან დაკავშირებული შესაძლო ენცეფალოპათიის წინააღმდეგ საბრძოლველად შესაძლო მკურნალობის ვარიანტების გულდასმით განხილვის შემდეგ, პაციენტს დაუნიშნეს პულსური თერაპია მეთილპრედნიზოლონით (IV, 1 გ/დღეში, 5 დღის განმავლობაში) და ინტრავენური იმუნოგლობულინებით (0.4 გ/კგ/დღეში 5 დღის განმავლობაში. ). სამწუხაროდ, პაციენტის მდგომარეობის გაუმჯობესება არ დაფიქსირებულა. მისი მდგომარეობა გაუარესდა 6 თვის განმავლობაში; ამ დროის განმავლობაში პაციენტს განუვითარდა გენერალიზებული ტონურ-კლონური ეპილეფსიური კრუნჩხვები და ფილტვის ინფექცია. განმეორებითმა MRI-მ აჩვენა სქელი და უფრო ფართო დაზიანებები შეშუპებით (სურათი 1F), ისევე როგორც ახალი გადოლინიუმის დაგროვების დაზიანებების გამოჩენა მარცხენა შუბლის წილში (სურათი 1G).
დისკუსია
NCM არის არამემკვიდრეობითი ნეიროკანური სინდრომი, რომელსაც ახასიათებს დიდი ან მრავლობითი თანდაყოლილი კანის ნევუსები და ცენტრალური ნერვული სისტემის პირველადი მელანოციტური სიმსივნეები, რომელიც პირველად გამოვლინდა ბ-ნი როკინტანსკიმ 1861 წელს. NCM-ის რისკი მოხსენებულია 23% პაციენტებში, რომლებსაც აქვთ დიდი პოსტერომედიალური UMN ან მრავლობითი სატელიტური ნევუსი კანზე. მიჩნეულია, რომ NCM-ის პათოგენეზი გამოწვეულია მელანოციტების წინამორბედების არანორმალური პროლიფერაციით, რომელიც გამოწვეულია სომატური არასწორი მუტაციებით, რომლებიც გავლენას ახდენენ MAPK გზაზე, განსაკუთრებით BRAF და NRAS გენებში.
ნევროლოგიური სიმპტომები ყველაზე ხშირად გვხვდება ბავშვებში, იშვიათად მოზრდილებში (1990 წლიდან 2023 წლამდე პერიოდში დაფიქსირდა NCM-ის მხოლოდ 37 შემთხვევა, კლინიკური დაწყებით ზრდასრულ ასაკში). სიმპტომური NCM-ის მქონე პაციენტების დაახლოებით 54% იღუპება სიმპტომების დაწყებიდან 3 წლის განმავლობაში, თუნდაც ავთვისებიანი სიმსივნეების გარეშე, მაშინ როცა ასიმპტომური NCM-ის მქონე პაციენტებს აქვთ ნორმალური სიცოცხლის ხანგრძლივობა. კვლევამ აჩვენა, რომ COVID-19-თან დაკავშირებულმა ანთებამ შეიძლება შექმნას მიკროგარემო, რომელიც მხარს უჭერს სიმსივნური უჯრედების პროლიფერაციას და გენეტიკური მუტაციების წარმოქმნას, ასევე იწვევს მიძინებული სიმსივნური უჯრედების გაღვიძებას. გარდა ამისა, ნაჩვენებია, რომ SARS-CoV-2 თრგუნავს სიმსივნის დამთრგუნველ გენებს, რაც ხელს უწყობს სიმსივნის წარმოქმნას. ჩვენს პაციენტს განუვითარდა ნევროლოგიური სიმპტომები 1 თვის შემდეგ COVID-19 ინფექციიდან და SARS-CoV-2-ით გამოწვეული ჰემატოენცეფალური ბარიერის დაზიანებამ შეიძლება ხელი შეუწყოს NCM-ის განვითარებას, მაგრამ ეს ვარაუდი მიზეზ-შედეგობრივი კავშირის შესახებ მოითხოვს დამატებით. სწავლა. NCM-ის ძირითადი ნევროლოგიური სიმპტომებია ჰიდროცეფალია, სიმპტომები ასოცირებული ინტრაკრანიალურ ჰიპერტენზიასთან და ეპილეფსიური კრუნჩხვები. ზურგის ტვინის დაზიანება ხდება პაციენტების დაახლოებით 20%-ში. თუმცა, სწრაფად პროგრესირებადი დემენცია და ნორმალური ინტრაკრანიალური წნევა ჩვენს პაციენტში არ არის NCM-ის ტიპიური გამოვლინება. ცერებროსპინალური სითხის აღმოჩენები NCM-ში, როგორც წესი, მოიცავს სტერილურ ლეიკოციტოზის, ცილების მაღალ დონეს, ამაღლებულ საბაზისო წნევას და გლუკოზის დაბალ დონეს, რაც დადასტურდა NCM-ით დაავადებული 13 ზრდასრული პაციენტის რეტროსპექტულ კვლევაში. თუმცა, უკიდურესი ჰიპოგლიკორახია, რომელიც დაფიქსირდა ჩვენს პაციენტში, ძალზე იშვიათია NCM-ში.
MRI-ზე დამახასიათებელი დასკვნები არის დიფუზური ლეპტომენინგეალური გასქელება თავის ტვინში და ზურგის ტვინში და დიფუზური ხაზოვანი კონტრასტის გაძლიერება T1-წონიან სურათებზე. როდესაც ტვინის პარენქიმია ჩართულია, პათოლოგიური სიგნალის კერები, როგორც წესი, ვიზუალიზდება, განსაკუთრებით ამიგდალაში, თალამუსსა და შუბლის წილებში. ჩვენი პაციენტის ტვინის MRI-ს უნიკალური თვისებები ჰქონდა. MRI-მ აჩვენა უჩვეულო დიფუზური კორტიკალური მელანოზი ორივე ცერებრალური ნახევარსფეროში, რომელიც განსხვავდებოდა NCM-ის ტიპიური ვიზუალიზაციის ნიმუშისგან. მელანოციტომა ჩვეულებრივ აჩვენებს მაღალი სიგნალის ინტენსივობას T1WI-ზე და დაბალ სიგნალის ინტენსივობას T2WI-ზე მელანინის პარამაგნიტური თვისებების გამო, ხოლო ჩვენი პაციენტის დაზიანება აჩვენებდა მაღალი ინტენსივობის T2FLAIR და ოდნავ გაზრდილი სიგნალის ინტენსივობას T1WI-ზე, რაც მიუთითებს შესაძლო ავთვისებიანობაზე ნეკროზით ან დაბალი მელანინის შემცველობით.
ამჟამად არ არსებობს NCM-ის მკურნალობის ერთიანი რეკომენდაციები და მკურნალობის ვარიანტები მოიცავს ქირურგიას, ქიმიოთერაპიას, სხივურ თერაპიას, იმუნოთერაპიას და სიმპტომურ მკურნალობას. მიუხედავად ბოლოდროინდელი მიღწევებისა ავთვისებიანი მელანომის მკურნალობაში საგუშაგოს იმუნოთერაპიის და მიზნობრივი თერაპიის გამოყენებით BRAF და MEK, NCM-ის პროგნოზი გაურკვეველი რჩება.
ეს იშვიათი კლინიკური შემთხვევა ხაზს უსვამს იმას, რომ NCM შეიძლება გამოვლინდეს სწრაფად პროგრესირებადი დემენციით, ვიდრე ტიპიური სიმპტომებით, როგორიცაა ინტრაკრანიალური ჰიპერტენზია, რომელსაც აქვს მნიშვნელოვანი კლინიკური მნიშვნელობა მწვავე პროგრესირებადი დემენციის დიფერენციალურ დიაგნოზში.

